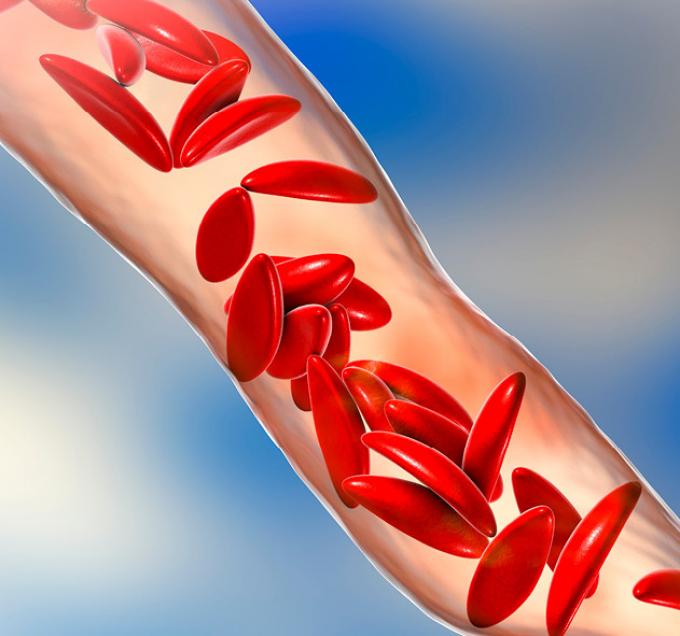
La drépanocytose, une maladie génétique méconnue
Caractérisée par une anomalie des globules rouges, la drépanocytose est la maladie génétique la plus répandue en Belgique. Elle reste pourtant largement méconnue. Depuis 2023, la Fédération Wallonie-Bruxelles a systématisé son dépistage à tous les nouveau-nés.
La drépanocytose concerne 300.000 naissances par an dans le monde. En Belgique, elle touche 1 enfant sur 2.329 naissances. Cela en fait la maladie génétique la plus fréquente (la mucoviscidose touche un enfant sur 2.850 naissances). «C’est une maladie qui reste largement méconnue, y compris au sein du monde médical», constate le Dr Martin Colard, hématologue à l’hôpital Érasme. Il s’agit pourtant d’une maladie grave, qui cause des douleurs majeures et entraîne des répercussions importantes sur la qualité de vie. On l’appelle aussi «anémie falciforme», en raison de la forme anormale de faucille que prennent les globules rouges.
Outre les douleurs (en particulier au niveau des bras, des jambes et du dos), la drépanocytose provoque une vulnérabilité accrue aux infections, de l’anémie (pâleur, fatigue), de l’ictère (yeux jaunes)... Les crises vaso-occlusives, entraînées par l’obstruction des petits vaisseaux sanguins par les globules anormaux, peuvent affecter les organes vitaux. Les accidents vasculaires cérébraux transitoires sont fréquents et peuvent entraîner chez les enfants des séquelles intellectuelles et motrices... «Heureusement, aujourd’hui, grâce aux progrès de la prise en charge, la plupart des enfants atteignent l’âge adulte et au-delà», explique le Pr Alina Ferster, spécialiste de la drépanocytose de l’HUDERF (Hôpital universitaire des enfants reine Fabiola).
Porteurs sains
Maladie génétique à transmission dite «autosomique récessive», la drépanocytose peut être transmise par un parent qui n’est pas malade mais simplement «porteur sain», dans le cas où il rencontre un autre porteur sain. Le risque de concevoir un enfant malade est alors d’un sur quatre... Bien sûr, les porteurs sains ignorent souvent qu’ils le sont. Ils sont pourtant très nombreux dans le monde. En Afrique centrale, environ une personne sur quatre est porteur sain. Il existe aussi un nombre élevé de porteurs sains dans les Caraïbes, en Inde, au Pakistan, au Bangladesh et dans le bassin méditerranéen...
Toutes zones qui ont été touchées à un moment ou à un autre par le paludisme. «La drépanocytose résulte d’un phénomène adaptatif face à cette maladie transmise par les moustiques et causée par des parasites envahissant les globules rouges. Quand ils prennent une forme anormale, ces globules deviennent moins accueillants pour les hôtes indésirables», explique le Dr Martin Colard. Si les personnes afrodescendantes sont plus à risque, on peut donc aussi être porteur en raison de lointaines origines siciliennes...
L’enjeu du dépistage
Le dépistage à la naissance est essentiel car durant leurs premiers mois de vie, les bébés drépanocytaires sont asymptomatiques. Or, sans traitement préventif, ils sont particulièrement vulnérables à certaines infections parfois fatales. Depuis 2023, la Fédération Wallonie-Bruxelles a systématisé ce dépistage (il ne l’est pas encore en Flandre) à tous les nouveau-nés grâce au test de Guthrie (prélèvement de sang dans le talon du nourrisson afin de dépister une série de maladies congénitales). Le Pr Alina Ferster parle en ce sens d’une «grande avancée».
«Jusqu’à aujourd’hui, certains enfants ne recevaient pas de diagnostic avant de longues années», se souvient-elle. Il est également possible pour les couples (en particulier si l’un des deux est afrodescendant) de réaliser une consultation préconceptionnelle. S’il existe un risque important de mettre au monde un enfant malade, un diagnostic préimplantatoire dans un centre de procréation médicalement assistée pourra être envisagé.
Sortir de l’invisibilité
Le 22 décembre dernier, le Sénat a adopté une résolution relative à l’impact de la drépanocytose dans la vie privée, scolaire et professionnelle. Et ce, afin d’améliorer la prise en charge des malades et de leurs familles. Le signe qu’en Belgique, la maladie commence à sortir de l’invisibilité... Une avancée d’autant plus importante qu’aujourd’hui, sauf greffe de moelle osseuse grâce à un proche compatible, la drépanocytose ne se guérit pas. La prise en charge continue donc de reposer essentiellement sur l’hydroxyurée. C’est «un médicament de chimiothérapie qui a révolutionné la vie des patients», explique Alina Ferster. «Aujourd’hui, il y a des espoirs réalistes par rapport au développement des thérapies géniques, poursuit la spécialiste. Mais le coût de ce traitement est estimé entre 1 et 2 millions d’euros par patient...»
Manque de sang compatible
La drépanocytose nécessite des transfusions sanguines régulières, qui permettent de limiter certains symptômes et d’éviter l’évolution vers une destruction d’organes. «Mais les groupes sanguins des patients concernés sont mal approvisionnés», s’inquiète le Dr Martin Colard, hématologue. Au-delà des groupes sanguins A, B, AB, ou O, il existe en effet des centaines d’antigènes présents à la surface de nos globules rouges: certaines combinaisons fréquentes chez les afrodescendants sont quasi absentes des dons de sang en Belgique... «En Belgique, l’essentiel des donneurs de sang sont blancs, relève le médecin. Or les patients drépanocytaires ont besoin de sang compatible, a fortiori en raison de leur fragilité...»
Vous avez repéré une erreur ou disposez de plus d’infos? Signalez-le ici